A Síndrome de Sjögren (CID M35.0) é uma doença sistêmica autoimune, de evolução lenta e progressiva, que se caracteriza clinicamente por uma síndrome seca, principalmente com olho e boca secos, e por manifestações extraglandulares em diversos órgãos e sistemas.
Acomete 9 a 13 vezes mais mulheres e pode ser classificada em primária, quando ocorre isoladamente, ou secundária, em associação a outras doenças autoimunes, como lúpus eritematoso sistêmico, artrite reumatoide, polimiosite e tireoidite de Hashimoto.
A síndrome também é conhecida como Doença de Sjögren; Síndrome de Goujerot-Sjögren e SS.
Índice
ToggleCausas da Síndrome de Sjögren
A causa da doença não é completamente compreendida, porém, é sabido que a suscetibilidade genética está envolvida. Infecções virais como gatilhos em indivíduos geneticamente predispostos também são descritos.
Além disso, a prevalência da doença em mulheres após a menopausa também sugere que fatores hormonais possam estar relacionados à patogênese da doença.
Microscopicamente, há um infiltrado linfocitário focal nas glândulas exócrinas e em outros tecidos epiteliais, com predomínio de células TCD4+.
Sintomas de Síndrome de Sjögren
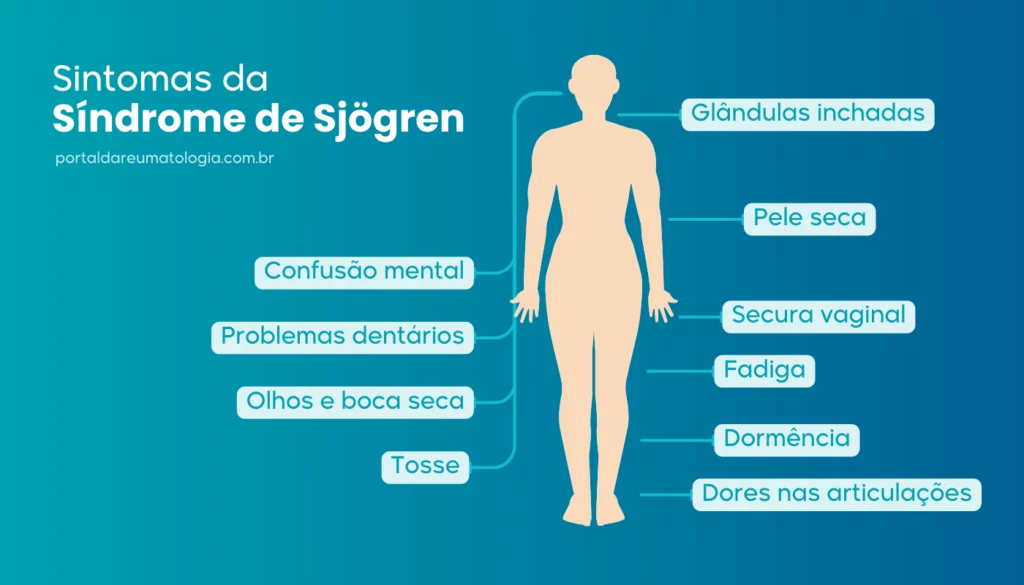
Secura de mucosas, fadiga e dor crônica não inflamatória são os sintomas mais frequentes e podem se apresentar dissociados da atividade sistêmica.
Manifestações glandulares
A síndrome de Sjögren afeta principalmente as glândulas que produzem secreções como saliva, lágrimas e muco. Isso leva a sintomas de ressecamento em várias partes do corpo, como:
-
Boca seca (xerostomia): pode causar dificuldade para engolir, mau hálito, cáries, candidíase e sensação de garganta seca.
-
Olhos secos (xeroftalmia): provocam coceira, vermelhidão, irritação, visão embaçada e sensação de areia nos olhos.
-
Pele seca (xerodermia), ressecamento nasal e das vias respiratórias (xerotraqueia) e vaginal também são comuns.
Manifestações sistêmicas
Em muitos casos, a síndrome de Sjögren se manifesta de forma sistêmica, ou seja, afeta diferentes órgãos e sistemas do corpo, além da secura. Inclusive, em cerca de 3% dos casos, o diagnóstico é feito sem sintomas de ressecamento.
Algumas manifestações possíveis incluem:
-
Articulações: dores ou inflamações (semelhantes à artrite reumatoide).
-
Pele: manchas avermelhadas, sensibilidade ao sol e vasculite.
-
Pulmões: inflamação dos tecidos pulmonares, dificuldade para respirar e, raramente, linfomas.
-
Rins: inflamação nos túbulos renais ou nos glomérulos.
-
Sistema nervoso: pode causar formigamentos, perda de sensibilidade, alterações em nervos cranianos e até sintomas parecidos com os da esclerose múltipla. Saiba mais sobre os sintomas neurológicos na síndrome de Sjögren.
-
Sangue: redução de células (anemia, leucopenia, plaquetopenia) e risco aumentado de linfomas.
-
Trato digestivo e coração também podem ser afetados, embora isso seja mais raro.
Como é feito o diagnóstico?
O diagnóstico da Síndrome de Sjögren pode ser desafiador e costuma exigir o envolvimento de uma equipe multidisciplinar de profissionais da saúde.
Ele é baseado na avaliação clínica detalhada, na presença de autoanticorpos, em exames oftalmológicos específicos, na biópsia das glândulas salivares e em exames complementares, conforme os órgãos afetados.
Os principais autoanticorpos associados à síndrome são:
- FAN (geralmente com padrão nuclear pontilhado fino)
- Anti-Ro (SSA)
- Anti-La (SSB)
Outros anticorpos que podem estar presentes incluem o fator reumatoide (positivo em 50 a 70% dos casos), ANCA, anti-CCP e anti-centrômero.
A avaliação oftalmológica direcionada é fundamental para a investigação de olho seco. Os testes mais utilizados são:
- Teste de Schirmer
- Teste com fluoresceína e lisamina verde
A biópsia da glândula salivar pode ser necessária para confirmação diagnóstica, especialmente em casos duvidosos.
É importante também excluir outras possíveis causas de olho e boca secos, como o uso de medicamentos ou a presença de infecções.
Para saber mais detalhes, confira: Como é feito o diagnóstico da Síndrome de Sjögren?
A Síndrome de Sjögren é câncer? Existe risco aumentado?
A síndrome de Sjögren não é um tipo de câncer. Trata-se de uma doença autoimune crônica, em que o sistema imunológico ataca as glândulas responsáveis por produzir lágrimas e saliva, causando sintomas como olho e boca secos.
No entanto, pessoas com a síndrome apresentam um risco significativamente maior de desenvolver certos tipos de câncer, especialmente linfoma não Hodgkin (LNH) — com uma taxa de risco que varia de 9 a 44 vezes maior em comparação à população geral.
Fatores de risco adicionais que intensificam a probabilidade de linfoma incluem a presença de púrpura, crioglobulinemia, aumento persistente das glândulas parótidas, níveis baixos de complemento e a identificação de centros germinativos na biópsia das glândulas salivares.
Além do linfoma, também há um risco aumentado de câncer de tireoide e mieloma múltiplo. Porém, é importante lembrar que nem todos os pacientes desenvolvem câncer, e o acompanhamento médico regular é essencial para monitorar qualquer sinal de alerta
Síndrome de Sjögren tem cura?
A síndrome de Sjögren é uma doença crônica, autoimune e não possui cura. É importante manter o acompanhamento regular com o reumatologista para busca da remissão de doença e melhor qualidade de vida.
Como é o tratamento?
O tratamento deve ser multidisciplinar, incluindo reumatologista, oftalmologista e cirurgião dentista. Os principais objetivos do tratamento são aliviar os sintomas da síndrome seca, prevenir complicações relacionadas à secura, detectar e tratar manifestações sistêmicas e doença linfoproliferativa.
Todo paciente deve ser orientado com informações sobre a doença, manifestações clínicas, mudanças no estilo de vida e modalidade terapêuticas.
Os medicamentos serão selecionados de acordo com as manifestações do paciente. O uso de colírios lubrificantes é amplamente empregado para auxílio na melhora do olho seco. Saliva artificial e balas sem açúcar podem auxiliar na boca seca.
O uso de imunossupressores e glicocorticoides geralmente está implicado no tratamento das manifestações sistêmicas.