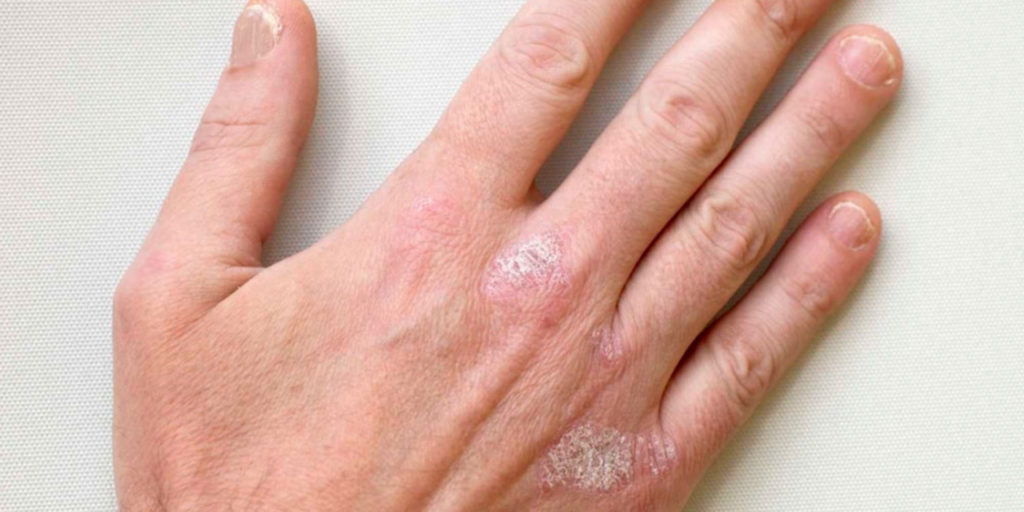
A Artrite Psoriásica é uma doença inflamatória crônica que afeta as articulações e está associada à psoríase, uma condição que causa manchas vermelhas e descamativas na pele.
Ela pode atingir pessoas de todas as idades e, se não tratada adequadamente, pode levar a danos permanentes nas articulações.
Índice
ToggleO que causa a Artrite Psoriásica?
As causas exatas da Artrite Psoriásica (APs) ainda não são completamente conhecidas, mas sabe-se que há uma combinação de fatores genéticos e ambientais envolvidos.
Esses fatores podem desencadear reações inflamatórias no organismo, levando ao surgimento da doença.
A genética desempenha um papel importante, já que pessoas com histórico familiar de psoríase ou artrite psoriásica têm um risco maior de desenvolver a doença.
Além disso, pacientes que já possuem psoríase têm maior chance de desenvolver APs caso apresentem sintomas específicos, como lesões no couro cabeludo, alterações nas unhas ou inflamação na região entre os glúteos (sulco interglúteo).
Saiba mais: Qual a relação entre a Psoríase e a Artrite Psoriásica?
Quais são os sintomas?
A Artrite Psoriásica (APs) causa dor, inchaço e rigidez nas articulações afetadas. Normalmente, esses sintomas aparecem de forma irregular, afetando mais um lado do corpo do que o outro (assimetria).
Em alguns casos (cerca de 15%), a psoríase pode ser descoberta durante a consulta, mesmo que a pessoa não tenha percebido lesões na pele anteriormente.
A APs pode atingir diferentes tipos de articulações. Os padrões mais frequentes incluem:
- Poliartrite: quando várias articulações ficam inflamadas ao mesmo tempo.
- Oligoartrite: quando poucas articulações são afetadas (até quatro articulações).
Outros padrões menos comuns, mas característicos da APs, também podem ocorrer. É possível que um paciente apresente mais de um padrão ao mesmo tempo ou que o padrão de envolvimento mude durante o acompanhamento.
Além das articulações, outras áreas podem ser afetadas:
- Entesite: inflamação nos locais onde os tendões ou ligamentos se ligam aos ossos (como no calcanhar).
- Tenossinovite: inflamação dos tendões, causando dor ao movimento.
- Dactilite: inflamação que deixa os dedos inchados, avermelhados e doloridos, semelhante a uma “salsicha”.
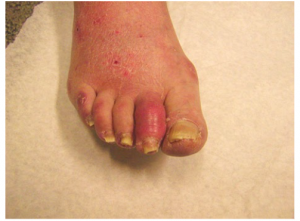
Principais padrões de Artrite Psoriásica
1. Artrite distal: envolve as articulações interfalangianas distais, geralmente acompanhada de alterações ungueais, como onicólise. Pode incluir acometimento das articulações distais no terceiro e quinto dedos.
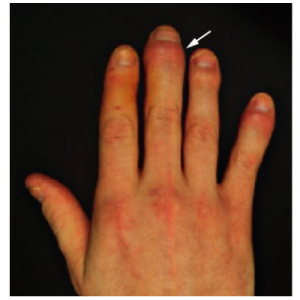
2. Oligoartrite assimétrica: menos de cinco articulações, pequenas e/ou grandes, são afetadas.
3. Poliartrite simétrica: semelhante à artrite reumatoide, com envolvimento simétrico de várias articulações.
4. Artrite mutilante: uma forma rara, presente em menos de 5% dos casos, caracterizada por artrite deformante e destrutiva, sendo altamente específica para a artrite psoriásica.
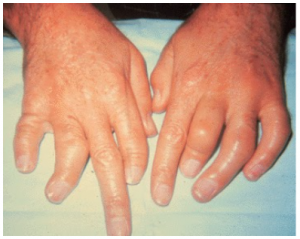
5. Forma axial: inclui manifestações como sacroileíte e espondilite, que se assemelham à espondilite anquilosante.
Saiba mais: Tipos de Artrite Psoriásica: descubra as diferenças e sintomas
Como é feito o diagnóstico?
O diagnóstico da Artrite Psoriásica é realizado com base na presença de psoríase associada a sintomas típicos de inflamação nas articulações. Para chegar a um diagnóstico preciso, o médico reumatologista realiza:
Avaliação detalhada dos sintomas, histórico médico completo e exame físico.
Exames complementares, incluindo exames laboratoriais (como exames de sangue) e exames de imagem (como radiografias e ressonância magnética), quando necessário, para confirmar o diagnóstico e descartar outras doenças.
É fundamental diferenciar a Artrite Psoriásica de outras condições que apresentam sintomas parecidos, como: Artrite Reumatoide, Artrite Reativa, Gota, Espondilite Anquilosante e Osteoartrite.
Critérios diagnósticos
Para ajudar no diagnóstico da Artrite Psoriásica e garantir mais precisão, os médicos utilizam critérios clínicos desenvolvidos com base em estudos científicos. Um dos mais usados é chamado critério CASPAR, adotado internacionalmente desde 2006.
Esses critérios ajudam a diferenciar a APs de outras doenças reumáticas e consideram sinais como:
-
Presença de psoríase, atual ou no passado — ou histórico familiar próximo (pais, irmãos).
-
Dedos ou articulações inchadas, no formato de “salsicha” (dactilite).
-
Alterações nas unhas, como descolamento ou espessamento.
-
Exames de imagem, que mostram formação de osso novo nas articulações.
-
Exame de sangue, geralmente com resultado negativo para fator reumatoide (um marcador comum em outras formas de artrite, como a reumatoide).
Esses critérios são ferramentas importantes que auxiliam o reumatologista a confirmar o diagnóstico com mais segurança e indicar o tratamento mais adequado para cada caso.
Tratamentos para Artrite Psoriásica
A Artrite Psoriásica é uma doença autoimune crônica, ou seja, o sistema imunológico ataca o próprio corpo, causando inflamações nas articulações.
Apesar de não ter cura, ela pode ser controlada com o tratamento adequado, permitindo que o paciente leve uma vida ativa e com menos dores.
Qual é o objetivo do tratamento?
-
Reduzir a inflamação e aliviar os sintomas, como dor e rigidez.
-
Evitar danos nas articulações, que podem causar limitações ao longo do tempo.
-
Melhorar a qualidade de vida e, sempre que possível, alcançar remissão da doença (quando os sintomas desaparecem ou ficam muito leves).
Abordagem sem uso de medicamentos
-
Educação sobre a doença: entender o que é a APs ajuda o paciente a lidar melhor com os sintomas e o tratamento.
-
Cuidados com o coração e a saúde em geral: doenças como pressão alta, obesidade e colesterol alto são mais comuns em quem tem APs e devem ser acompanhadas.
-
Atividade física e fisioterapia: exercícios regulares melhoram a mobilidade, diminuem a dor e evitam o enfraquecimento muscular.
Abordagem medicamentosa
O tratamento é sempre individualizado, ou seja, feito sob medida para cada paciente. Entre os medicamentos usados, estão:
-
DMARDs (drogas modificadoras da doença): ajudam a controlar a inflamação e a prevenir o avanço da doença. Exemplos: metotrexato, leflunomida, sulfassalazina.
-
Imunossupressores: indicados em casos mais graves, pois reduzem a atividade do sistema imunológico.
-
Imunobiológicos: medicamentos modernos que atuam diretamente nos mecanismos da inflamação. São indicados quando os outros tratamentos não têm o efeito esperado. Alguns exemplos: inibidores de TNF, IL-17 e IL-12/23.
Acompanhamento regular
A Artrite Psoriásica é uma doença de longo prazo, e por isso o acompanhamento com um reumatologista de confiança é essencial. As consultas regulares permitem monitorar a resposta ao tratamento e ajustar a abordagem conforme necessário.
Agende uma consulta para tirar suas dúvidas e começar o tratamento mais adequado para o seu caso.
CIDs relacionados à doença: M07, M07.0, M07.1, M07.2, M07.3