A Síndrome de Sjögren é uma doença autoimune crônica que afeta principalmente as glândulas exócrinas, como as salivares e lacrimais, levando a sintomas como olhos secos e boca seca.
Ela pode ocorrer isoladamente (forma primária) ou estar associada a outras doenças autoimunes, como artrite reumatoide e lúpus eritematoso sistêmico (forma secundária).
Por ser uma doença de manifestação variável e evolução lenta, o diagnóstico pode ser um desafio e requer uma avaliação cuidadosa dos sinais clínicos, exames laboratoriais e critérios diagnósticos estabelecidos.
Índice
ToggleQuais são os primeiros sinais que indicam a necessidade de investigação?
Os sintomas iniciais mais comuns da Síndrome de Sjögren estão relacionados à redução da produção de lágrimas e saliva. Entre os principais sinais que devem chamar atenção, estão:
- Olhos secos (xeroftalmia): sensibilidade à luz, sensação de areia nos olhos, vermelhidão e irritação ocular.
- Boca seca (xerostomia): dificuldade para engolir alimentos secos, necessidade de beber água frequentemente, língua seca e rachada, aumento do risco de cáries e infecções bucais.
- Fadiga: um dos sintomas mais frequentes, podendo impactar significativamente a qualidade de vida. O paciente sente-se cansado o tempo todo.
- Dores articulares e musculares: muitas vezes confundidas com outras doenças reumáticas.
- Aumento das glândulas salivares: pode ocorrer inchaço, principalmente das glândulas parótidas. Chamamos de parotidite.
- Secura em outras regiões: secura nasal, da pele e da vagina, podendo causar desconforto e infecções recorrentes.
- Acometimento de órgãos: a doença de Sjogren também pode afetar rins, sangue, pulmões e sistema nervoso central e periférico. Assim, uma infinidade de outros sintomas também pode fazer parte do quadro inicial da doença.
Quando esses sintomas persistem por mais de três meses, especialmente em mulheres com histórico familiar ou pessoal de doenças autoimunes, é fundamental buscar avaliação médica.
Exames clínicos e laboratoriais para diagnóstico de Síndrome de Sjögren
Para confirmar a suspeita de Síndrome de Sjögren, o médico reumatologista ou oftalmologista pode solicitar uma série de exames clínicos, laboratoriais e de imagem. Os principais incluem:
Exames clínicos
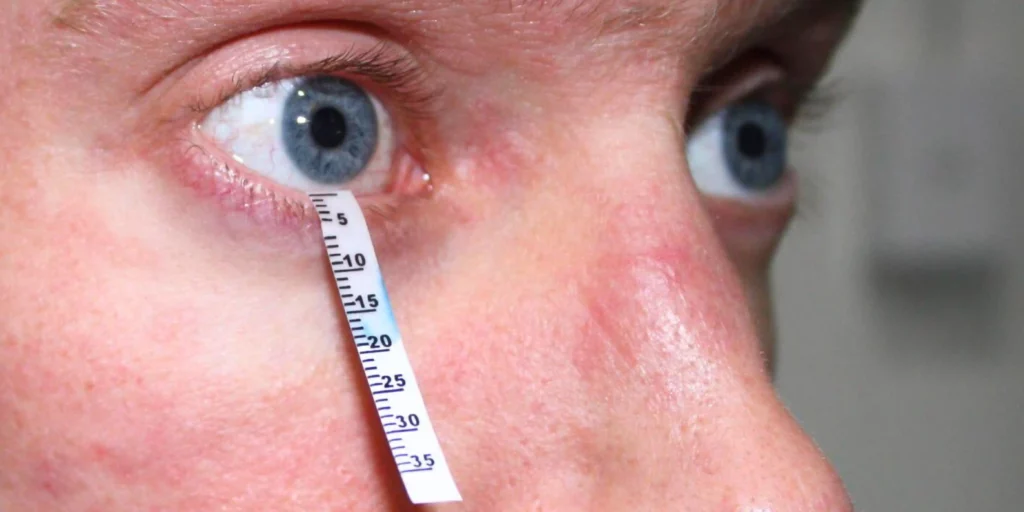
- Teste de Schirmer: mede a produção lacrimal ao colocar uma fita de papel absorvente sob a pálpebra inferior por cinco minutos.
- Teste do Rosa Bengala ou Fluoresceína: avalia o dano ocular causado pela secura excessiva.
- Tempo de ruptura lacrimal (TBUT)
- Fluxo Salivar Não Estimulado: mede a quantidade de saliva produzida em um determinado período de tempo.
Exames laboratoriais
- Autoanticorpos: os anticorpos mais frequentemente associados são o anti-Ro (SSA) e anti-La (SSB), que estão presentes em cerca de 60-70% dos pacientes com a doença.
- Fator Reumatoide (FR) e FAN (Fator Antinuclear): podem ser positivos, especialmente quando a Síndrome de Sjögren está associada a outras doenças autoimunes.
- Velocidade de Hemossedimentação (VHS) e Proteína C-Reativa (PCR): indicadores de inflamação sistêmica.
- Eletroforese de Proteínas: pode indicar hipergamaglobulinemia, comum em doenças autoimunes.
Exames de imagem e biópsia
- Ultrassonografia de Glândulas Salivares: pode mostrar alterações estruturais sugestivas da doença.
- Cintilografia Salivar ou Sialografia: avaliam o fluxo e a funcionalidade das glândulas salivares.
- Biópsia de Glândula Salivar Menor: considerada um dos exames mais específicos, pode mostrar infiltração linfocitária característica da doença.
Critérios diagnósticos atualizados
Atualmente, os critérios diagnósticos mais aceitos para a Síndrome de Sjögren são os definidos pelo American College of Rheumatology (ACR) e European League Against Rheumatism (EULAR). Para o diagnóstico, o paciente deve atender a pelo menos quatro dos cinco critérios abaixo:
Pacientes que cumprem esses critérios são diagnosticados com a Síndrome de Sjögren, desde que outras causas de secura (uso de medicamentos, radiação na cabeça/pescoço, hepatite C, HIV, entre outras) tenham sido descartadas.
Próximos passos após o diagnóstico
Uma vez que o diagnóstico da Síndrome de Sjögren é confirmado, o paciente deve iniciar acompanhamento regular com um reumatologista e outros especialistas conforme necessário. As principais medidas após o diagnóstico incluem:
- Hidratação constante: uso de lágrimas artificiais, saliva artificial e aumento da ingestão de líquidos.
- Medicamentos sintomáticos: colírios lubrificantes, pilocarpina, saliva artificial podem estimular a produção de saliva e lágrimas.
- Controle de doenças associadas: tratamento de manifestações articulares e sistêmicas.
- Prevenção de complicações: monitoramento de linfomas (maior risco na Sjögren) e infecções.
A Síndrome de Sjögren não tem cura, mas com um manejo adequado, é possível melhorar a qualidade de vida dos pacientes. O acompanhamento médico regular é essencial para monitorar a progressão da doença e prevenir complicações.