O Lúpus é uma doença autoimune crônica em que o sistema imunológico ataca tecidos saudáveis, causando inflamação. Pode afetar pele, articulações, rins e outros órgãos, com sintomas como fadiga, dores articulares e manchas na pele.
Continue lendo para saber mais sobre o assunto.
Índice
ToggleO que é o Lúpus?
O Lúpus Eritematoso Sistêmico (LES) é uma doença inflamatória, crônica, autoimune, de etiologia pouco conhecida, decorrente de um desequilíbrio no sistema imunológico associado à produção de autoanticorpos.
É mais prevalente em mulheres na idade reprodutiva, geralmente com início entre a segunda e terceira décadas de vida. A doença ainda é de duas a três vezes mais comum em mulheres afro-americanas do que em mulheres caucasianas.
O lúpus pode acometer diversos órgãos e tecidos, com diferentes combinações e graus de gravidade. Por tratar-se de uma doença autoimune, o próprio sistema imunológico ataca células e tecidos saudáveis por engano.
O LES evolui clinicamente com períodos de exacerbação de atividade inflamatória intercalados com remissão parcial ou completa. A duração dessas fases é variável, mas alguns pacientes podem manter atividade crônica persistente.
De acordo com as pesquisas mais recentes, fatores genéticos desempenham um papel importante e podem ser um fator de risco, mas os genes por si só não determinam quem terá lúpus. Provavelmente, muitos fatores causam a doença e ainda não são conhecidas os motivos específicos.
Causas
Por ser uma doença autoimune, o lúpus ocorre quando o sistema imunológico ataca o tecido saudável do corpo. A doença provavelmente se origina de uma combinação de genética e fatores ambientais.
Aparentemente, pessoas com predisposição hereditária ao lúpus podem desenvolver a doença ao entrar em contato com algo no ambiente que pode desencadear o lúpus. No entanto, na maioria dos casos, a causa é desconhecida.
Alguns gatilhos possíveis são:
- Luz solar: A exposição ao sol pode causar lesões de LES na pele ou desencadear uma resposta interna em pessoas propensas.
- Infecções: Uma infecção pode iniciar o lúpus ou causar uma recaída em algumas pessoas.
- Medicamentos: O lúpus pode ser desencadeado por certos tipos de medicamentos para pressão arterial, medicamentos para convulsões e antibióticos. Pessoas com lúpus induzido por remédios geralmente melhoram quando param de consumir tais medicamentos. Em casos raros, os sintomas persistem mesmo depois da interrupção.
Os fatores que poderiam aumentar o risco do aparecimento do LES são:
- Sexo: Como mencionamos, o lúpus é mais comum em mulheres.
- Idade: Embora afete pessoas de todas as idades, é diagnosticado com frequência em pessoas entre 15 e 45 anos.
- Fator genético: Tende a ser mais comum em afro-americanos.
Quadro clínico
O LES é uma doença multissistêmica e pode causar uma infinidade de manifestações. As mais importantes são:
- Manifestações gerais: Anorexia, perda de peso, febre, linfadenopatia generalizada (gânglios aumentados).
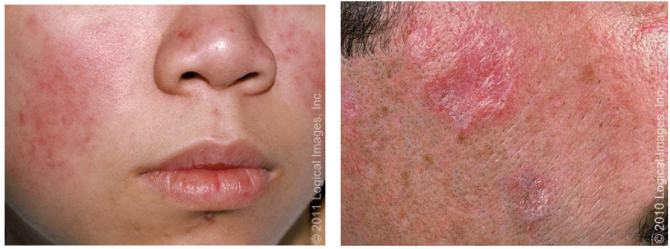
- Manifestações cutâneas: São muito importantes, pois estão presentes em cerca de 70% dos pacientes no momento do diagnóstico. As principais lesões compreendem o lúpus cutâneo agudo, subagudo e discoide, sendo o rash malar ou eritema em “asa de borboleta” o mais comum. Pode haver ainda alopecia (queda de cabelo), úlceras orais e fenômeno de Raynaud.
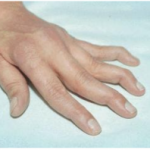
- Manifestações articulares: A presença de dor nas articulações (artralgia e/ou artrite) é comum no início da doença. Geralmente apresenta-se como poliartrite aditiva, não erosiva, simétrica, por vezes com rigidez matinal. Pode haver Artropatia de Jaccoud em 8 a 10% dos pacientes.
- Manifestações cardíacas e pulmonares: Pode haver pleurite, derrame pleural, síndrome do pulmão encolhido, hemorragia alveolar e pneumopatia intersticial. Em relação ao coração, é possível apresentar pericardite, miocardite e endocardite de Libman-Sacks.
- Manifestações neuropsiquiátricas: O LES também pode acometer o sistema nervoso central, causando crises convulsivas, síndrome desmielinizante, doença cerebrovascular, disfunção cognitiva, psicose, dentre diversos outros sintomas. Em relação ao sistema nervoso periférico, pode haver mononeuropatia, polineuropatia, polirradiculopatia desmielinizante, desordens autonômicas, neuropatia cranianas, etc.
- Manifestações renais: Quase 100% dos pacientes com LES apresentarão alguma manifestação renal durante o curso da doença, cuja gravidade dependerá do padrão histopatológico. Em cerca de 50 a 70%, o acometimento renal manifesta-se clinicamente, sendo a nefrite lúpica o mais comum. Pode haver hematúria (sangue na urina), proteinúria (proteína na urina), hipertensão, edema periférico, redução do volume urinário, dentre outros.
- Manifestações hematológicas: Anemia de doença crônica, anemia hemolítica, leucopenia, linfopenia e plaquetopenia são manifestações comuns no LES. Entretanto, é sempre importante excluir outras causas, como medicamentos e infecções, como causa de tais alterações hematológicas.
Sintomas do Lúpus
O lúpus pode ter muitos sintomas que variam de pessoa para pessoa. Alguns dos mais comuns, no entanto, são:
- Dor ou inchaço nas articulações;
- Dor muscular;
- Febre sem causa conhecida;
- Erupções vermelhas na pele, geralmente no rosto e em forma de borboleta;
- Dor no peito ao respirar profundamente;
- Perda de cabelo;
- Dedos pálidos ou roxos;
- Sensibilidade ao sol;
- Inchaço nas pernas ou ao redor dos olhos;
- Úlceras na boca;
- Glândulas inflamadas;
- Exaustão.
Os sintomas podem ir e vir, por isso são chamados de “surtos” ou fases crônicas da doença. Os surtos podem ser leves ou graves e novos sintomas podem aparecer a qualquer momento.
Diagnóstico do Lúpus
O lúpus pode ser difícil de diagnosticar porque os sintomas geralmente são semelhantes aos de outras doenças. O sinal mais característico do LES é uma erupção cutânea na face que lembra as asas abertas de uma borboleta em ambas as bochechas e ocorre em muitos, mas não em todos os casos de lúpus.
O diagnóstico do LES baseia-se na combinação de manifestações clínicas e alterações laboratoriais, desde que outras doenças já tenham sido excluídas.
Alguns critérios classificatórios foram desenvolvidos ao longo dos anos, que muito auxiliam no diagnóstico. Os critérios SLICC de 2012 e os critérios ACR/EULAR de 2019 são exemplos.
Os exames laboratoriais são úteis no diagnóstico e acompanhamento dos pacientes com lúpus. Além das alterações hematológicas descritas anteriormente, anormalidades imunológicas também são comuns, sendo a presença de autoanticorpos e o consumo de complementos os principais achados.
Mais de 98% dos pacientes tem o teste de FAN (fator antinuclear) positivo em altos títulos. Outros autoanticorpos são: anti-DNA, anti-Sm, anti-RO, anti-LA, anti-RNP e anti-P. Os anticorpos antifosfolípides (aPL) também podem estar presentes: anticardiolipinas IgM e IgG, anticoagulante lúpico e anti-beta2glicoproteína. O consumo de complementos C3, C4 e complemento hemolítico total é característico.
No LES, em geral, a PCR não se eleva muito em condições de atividade, exceto quando há infecção associada.
Meu FAN é positivo, tenho Lúpus?
Quando uma pessoa faz o exame de FAN e o resultado vem positivo, não significa que o paciente tenha alguma doença naquele momento. É preciso interpretar o resultado deste exame junto dos sintomas e sinais que a pessoa esteja apresentando, além de fazer a análise de outros exames laboratoriais.
Assim, após uma avaliação completa, o médico consegue determinar se o resultado do FAN deve ser valorizado ou não.
Dessa forma, se o seu FAN veio positivo, não há motivos para desespero, pois quase 20% da população mundial apresenta essa alteração mesmo sem nenhuma doença. Converse com seu reumatologista ou entre em contato conosco e tire suas dúvidas.
Tratamentos para o Lúpus
Embora não haja cura para o lúpus, os tratamentos podem ajudar a controlar os sintomas.
Em decorrência da grande variabilidade das manifestações clínicas, o tratamento de pessoas com LES requer, inicialmente, a definição da extensão e gravidade da doença. É recomendado que o quadro seja conduzido por equipe experiente, de preferência com o reumatologista.
Medidas terapêuticas não medicamentosas são importantes: dieta saudável, atividade física regular e uso de protetor solar são exemplos.
Para a programação terapêutica específica e o estabelecimento do prognóstico, a doença deve ser classificada em leve, moderada ou grave, o que auxilia na escolha do medicamento e no tipo do tratamento que será instituído.
O principal remédio envolvido na terapia com LES é a hidroxicloroquina, que deve ser prescrita desde o início do diagnóstico, independentemente da gravidade.
Outras opções são os imunossupressores, como metotrexato, azatioprina, micofenolato de mofetila e ciclofosfamida. Os corticosteroides também são amplamente utilizados para controle da atividade da doença.
Os objetivos do plano de tratamento do lúpus são:
- Evitar as crises
- Tratar os sintomas quando eles ocorrerem
- Reduzir danos aos órgãos e outros problemas.
Prognóstico
O prognóstico de pacientes com LES melhorou muito nas últimas décadas, uma vez que a sobrevida de 5 anos que era de 50% na década de 1950 passou para 95% nos dias atuais.
A identificação dos sintomas associados ao diagnóstico e tratamento precoces são essenciais para a redução da morbidade e da mortalidade.
Quando consultar um profissional?
Consulte o seu médico se você desenvolver uma erupção na pele inexplicável, febre contínua, dor persistente ou fadiga.
CID: M32; M32.1; M32.8; M32.9


