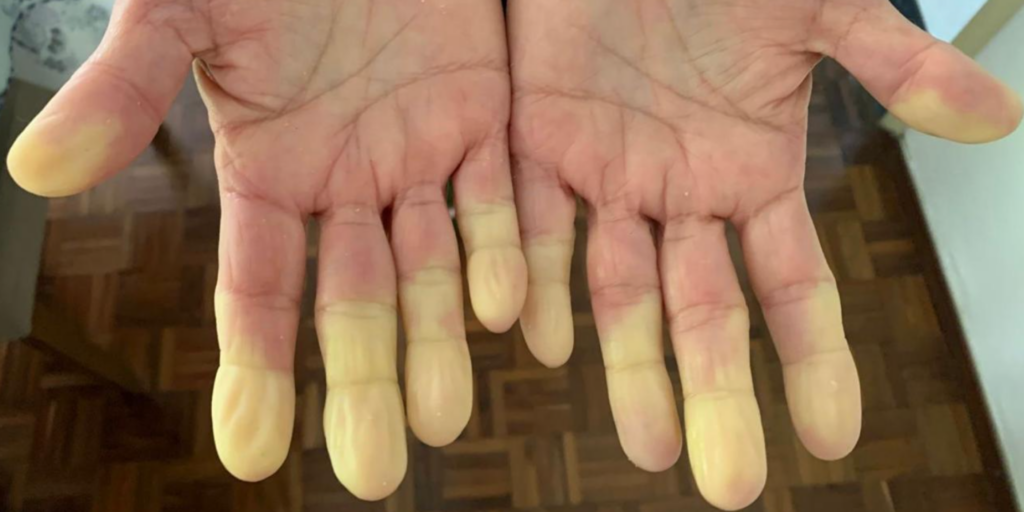
A síndrome ou fenômeno de Raynaud (CID-10 I73.0) é uma condição que afeta a circulação sanguínea, principalmente nas extremidades do corpo, como dedos das mãos e dos pés, orelhas e nariz.
Ele ocorre quando há um espasmo dos vasos sanguíneos em resposta ao frio ou ao estresse emocional, reduzindo temporariamente o fluxo sanguíneo para essas áreas.
Após o aquecimento das extremidades, a cor habitual costuma voltar.
Índice
ToggleTipos de Fenômeno de Raynaud
Existem dois tipos, sendo eles:
Primário: é mais comum e ocorre sem associação com outras doenças. Ele é geralmente menos grave e não causa danos permanentes.
Secundário: é menos comum, mas mais grave. Ele é associado a outras doenças, como esclerose sistêmica e lúpus. Neste caso, o Raynaud pode causar danos aos tecidos devido à redução prolongada do fluxo sanguíneo.
Quais são os sintomas do fenômeno de Raynaud?
1. Mudança de cor da pele: durante um ataque, a pele pode mudar de cor em três fases: primeiro, fica pálida ou branca devido à diminuição do fluxo sanguíneo (vasoconstrição); depois, pode se tornar azulada ou arroxeada por falta de oxigênio; e, finalmente, quando o fluxo sanguíneo retorna, a pele fica avermelhada.
2. Sensação de formigamento ou dormência: pode haver formigamento, dormência ou dor nas áreas afetadas.
3. Crises desencadeadas por frio ou estresse: as crises são tipicamente desencadeadas pela exposição ao frio ou situações estressantes.
O que causa o fenômeno?
O fenômeno de Raynaud pode ser desencadeado por diversas situações e está associado a várias condições de saúde, sendo as principais:
1. Exposição ao frio: o frio é o gatilho mais comum para o Raynaud.
2. Estresse emocional: situações de estresse e ansiedade podem desencadear o Raynaud, já que o sistema nervoso pode aumentar a constrição dos vasos sanguíneos.
3. Vibração prolongada: o uso prolongado de ferramentas vibratórias, como brocas ou martelos pneumáticos, pode causar lesões nos vasos sanguíneos das mãos, resultando no fenômeno de Raynaud.
4. Fumo: o tabagismo pode piorar o Raynaud porque a nicotina e outras substâncias do cigarro causam o estreitamento dos vasos sanguíneos.
5. Uso de certas medicações: medicamentos que causam vasoconstrição, como alguns betabloqueadores, quimioterápicos, medicamentos para enxaqueca e descongestionantes nasais, podem desencadear o fenômeno.
Doenças associadas ao Fenômeno de Raynaud (Fenômeno Secundário)
Esclerodermia (Esclerose Sistêmica): a esclerodermia é uma das doenças mais fortemente associadas ao Raynaud secundário. Ela provoca o espessamento e endurecimento da pele e afeta os vasos sanguíneos.
Lúpus Eritematoso Sistêmico (LES): uma doença autoimune que afeta múltiplos órgãos, incluindo a pele e os vasos sanguíneos, podendo desencadear o Raynaud.
Artrite Reumatoide: doença inflamatória crônica que afeta as articulações.
Síndrome de Sjögren: uma condição autoimune que afeta as glândulas exócrinas, e pode estar associada a problemas vasculares como o Raynaud.
Doenças vasculares: condições como a doença arterial periférica e a tromboangeíte obliterante (doença de Buerger) que afetam os vasos sanguíneos.
Síndrome do Desfiladeiro Torácico: compressão dos vasos sanguíneos e nervos entre o pescoço e o ombro que pode interferir na circulação das extremidades.
Doenças da Tireoide: hipotireoidismo e hipertireoidismo podem afetar a circulação e contribuir para o Raynaud.
Como diagnosticar o fenômeno de Raynaud?
O diagnóstico do fenômeno de Raynaud envolve uma combinação de avaliação clínica, história médica, exames físicos e, em alguns casos, testes específicos que ajudam a determinar se o Raynaud é primário (sem associação com outras doenças) ou secundário (associado a condições mais graves, como doenças autoimunes).
A consulta com um reumatologista e o uso de exames específicos, como a capilaroscopia, são fundamentais para um diagnóstico correto e um manejo adequado.
Tratamentos para o fenômeno de Raynaud
O objetivo do tratamento do fenômeno de Raynaud é reduzir a frequência e a gravidade dos ataques, proteger as extremidades de danos e tratar qualquer condição subjacente, especialmente no caso do Raynaud secundário.
As abordagens de tratamento variam desde medidas preventivas simples até o uso de medicações específicas, dependendo da gravidade dos sintomas.
Medidas gerais e preventivas
Manter as extremidades aquecidas:
Proteger as áreas afetadas do frio é essencial. Isso inclui usar luvas, meias grossas, chapéus e cachecóis. Dispositivos como aquecedores portáteis de mãos e pés também podem ser úteis. Vestir-se em camadas contribui para preservar o calor corporal.
Redução do estresse:
Gerenciar o estresse é crucial, pois o estresse emocional pode desencadear episódios de Raynaud.
Evitar o fumo:
A nicotina do cigarro promove a vasoconstrição, agravando os sintomas. Parar de fumar é uma medida essencial para o controle do Raynaud.
Praticar exercícios regulares:
A atividade física regular ajuda a melhorar a circulação sanguínea, o que pode minimizar os ataques.
Evitar cafeína e medicamentos vasoconstritores:
Reduzir o consumo de cafeína e evitar medicamentos que causam o estreitamento dos vasos sanguíneos, como descongestionantes e remédios para enxaqueca, pode ajudar no controle dos sintomas.
Tratamentos medicamentosos
Diversos medicamentos podem ser prescritos para o tratamento do Raynaud, especialmente nos casos mais graves:
Bloqueadores dos canais de Cálcio:
Medicamentos como Nifedipina e Anlodipina ajudam a relaxar os vasos sanguíneos e melhorar o fluxo sanguíneo.
Inibidores da Fosfodiesterase:
Fármacos como Sildenafil e Tadalafil também podem ser usados para dilatar os vasos sanguíneos e melhorar a circulação.
Infusão de Prostaciclinas:
Em alguns casos, medicamentos como alprostadil são administrados por infusão para tratar casos graves de Raynaud.
Tratamento do Raynaud Secundário
Nos casos em que o Raynaud é secundário a outra doença, como esclerose sistêmica ou lúpus, é crucial tratar a condição subjacente para controlar os sintomas do Raynaud de maneira eficaz.
O acompanhamento contínuo com um reumatologista é essencial, especialmente nos casos de Raynaud secundário, que exigem um manejo mais intensivo e especializado.
Tem o fenômeno de Raynaud? Consulte-se com um Reumatologista
Se você desconfia que tem o fenômeno de Raynaud ou já recebeu o diagnóstico, é essencial procurar orientação médica adequada.
Um reumatologista é o profissional mais indicado para fornecer um acompanhamento especializado, garantindo o diagnóstico correto e o melhor tratamento possível. Confira como ele pode ajudar:
Avaliação detalhada: o reumatologista pode realizar uma avaliação completa dos seus sintomas, incluindo o histórico médico e exames físicos detalhados.
Diagnóstico diferencial: ele ajudará a determinar se o Raynaud é primário ou secundário, algo que é crucial para o manejo correto da condição.
Exames específicos: o reumatologista pode solicitar exames laboratoriais e a capilaroscopia periungueal para avaliar a saúde dos capilares e identificar possíveis doenças subjacentes.
Orientação do tratamento: com base na avaliação, ele poderá recomendar tratamentos específicos para controlar os sintomas e prevenir complicações.
Acompanhamento contínuo: o reumatologista pode monitorar a evolução da condição e ajustar o tratamento conforme necessário, garantindo que você tenha uma qualidade de vida melhor.
Não deixe sua saúde de lado. Agende uma consulta e cuide-se bem!

Perguntas Frequentes
O fenômeno de Raynaud é artrite reumatoide?
Não, o fenômeno de Raynaud é uma condição que afeta a circulação sanguínea nas extremidades, enquanto a artrite reumatoide é uma doença inflamatória autoimune que afeta as articulações. Pacientes com artrite reumatoide podem ter fenômeno de Raynaud.
A síndrome de Raynaud é grave? Pode matar?
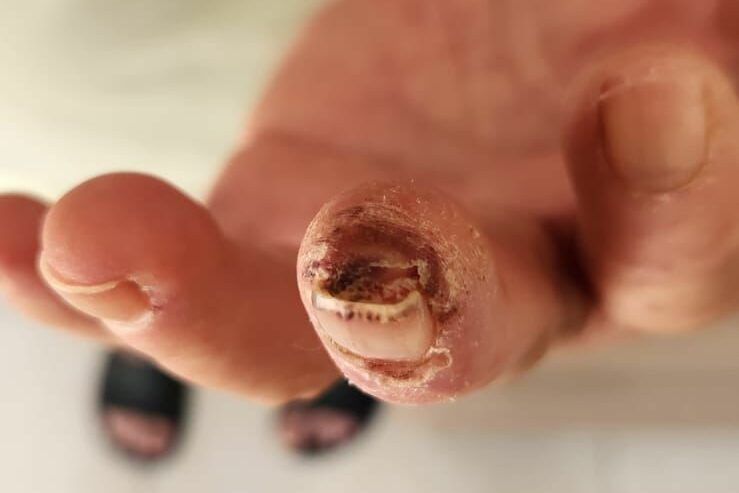
O Raynaud primário geralmente não é grave e não causa risco de vida. No entanto, o Raynaud secundário, associado a outras doenças, pode causar complicações graves como úlceras, necrose e necessidade de amputação do membro.
Quanto tempo dura o fenômeno de Raynaud?
A duração de um episódio do fenômeno de Raynaud pode variar de alguns minutos a horas, dependendo do grau de vasoconstrição, da resposta do corpo e da doença de base.
Qual exame detecta Raynaud?
A capilaroscopia periungueal é um exame importante para diferenciar o Raynaud primário do secundário, além de exames clínicos e laboratoriais.
Qual o médico que cuida da síndrome de Raynaud?
O reumatologista é o especialista indicado para avaliar e tratar a síndrome de Raynaud, especialmente quando associada a doenças autoimunes.
Quem tem síndrome de Raynaud sente mais frio?
Sim, pessoas com síndrome de Raynaud geralmente são mais sensíveis ao frio, pois o frio é um dos principais desencadeadores dos episódios.
O que causa falta de circulação nos dedos da mão?
A falta de circulação pode ser causada pelo fenômeno de Raynaud, que provoca espasmos nos vasos sanguíneos, ou por outras condições como aterosclerose, tromboses e doenças vasculares.